Avant le traitement des lésions du chiasma, il est logique de faire le diagnostic, mais avant diagnostic, il y a sûrement le symptôme.
Symptômes
L’arachnoïdite opto-chiasmatique se traduit habituellement par :
La baisse visuelle
Celui-ci peut s’installer rapidement et revêtir le tableau de la névrite rétrobulbaire, d’abord unilatérale, puis bilatérale.
Elle peut au contraire s’installer insidieusement, progresser par poussées interrompues de rémissions, et évoluer vers la cécité.
Le déficit du champ visuel
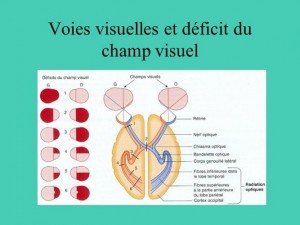
Le champ visuel peut être normal. Le plus souvent, il y a scotome central absolu unilatéral ou bilatéral, en général associé à un rétrécissement concentrique irrégulier du champ.
L’hémianopsie bitemporale ne s’observe jamais avec le caractère typique qu’elle revêt dans le cas de tumeur ; on décèle simplement des déficits irréguliers dans les deux champs temporaux.
Au fond d’œil, la papille est souvent normale et l’on dit d’abord : névrite rétrobulbaire, Mais il n’est pas rare d’observer une papillite. L’atrophie optique s’installe lentement.
Le diagnostic
Le diagnostic d’arachnoïdite opto-chiasmatique est toujours aléatoire. C’est un diagnostic d’exclusion que l’on fait, avec le temps, après avoir avoir éliminé les causes habituelles du syndrome chiasmatique.
Ce qui caractérise en effet l’arachnoïdite opto-chiasmatique, c’est précisément que le syndrome chiasmatique est mal caractérisé.
Alors que la baisse visuelle s’accuse, les altérations du champ visuel ne répondent à aucune lésion définie.
On pense d’abord à une névrite rétrobulbaire ; on en recherche la cause et on entreprend le traitement de la lésions supposée en cause.
On pense évidemment à la syphilis. Mais les réactions sérologiques sont négatives et le traitement d’épreuve institué n’apporte aucune amélioration.
On pense à une tumeur de la région chiasmatique. Cependant, il n’y a aucun signe net de dysfonction hypophysaire, aucun signe manifeste de retentissement sur la région infundibulo-tubérienne, si ce n’est un état d’asthénie, de somnolence, une céphalée persistante, parfois l’aménorrhée.
L’examen neurologique est absolument négatif. La radiographie ne révèle aucun signe digne d’être retenu.
Et cependant, la baisse visuelle s’aggrave. La papille est atrophique. Le relevé du champ visuel montre des déficits bitemporaux discrets.
C’est le champ visuel qui, en fin de compte, apporte les éléments essentiels au diagnostic. On se rabat sur le diagnostic d’arachnoïdite opto-chiasmatique.

Traitement
Il ne faut pas attendre que les altérations anatomiques du chiasma et des nerfs optiques soient irrémédiables.
Si la baisse visuelle s’aggrave, il faut avoir recours à l’exploration neuro-chirurgicale du chiasma.
Celle-ci met en présence des lésions évidements : brides cicatricielles enserrant le chiasma, poches kystiques cloisonnées, masses fongueuses.
Dans ce cas, la libération du chiasma suffit à arrêter l’évolution du processus ; elle apporte une amélioration fonctionnelle.
Même dans le cas où les altérations ne sont pas évidentes, une amélioration peut se manifester.