Les signes observés jusqu’ici vont être maintenant confirmés et précisés par l’examen à la chambre noire : d’abord, si l’on veut, à l‘éclairage oblique, puis surtout par l’examen biomicroscopique à la lampe à fente.
Examen l’éclairage latéral
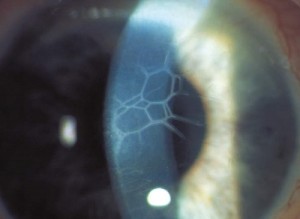
Appelé encore éclairage oblique ou par illumination focale.
Le principe de cet examen est de projeter et de focaliser, sur un point précis du segment antérieur de l‘oeil que l’on examine, un faisceau lumineux convergent, à l’aide d’une lentille de 14 ou 16 (dioptries).
On observe à l’oeil nu ou à la loupe binoculaire.
Le sujet est assis à côté de la source lumineuse, placée à hauteur de l’oeil à examiner.
La loupe, tenue entre le pouce et l’index à quelques centimètres de l’oeil (tandis que le médius relève la paupière), projette le faisceau lumineux très obliquement, « condensant » la lumière sur la cornée, puis sur l’iris.
On met ainsi en évidence : un corps étranger de la cornée, un défaut de transparence, un trouble de l’humeur aqueuse, les précipités à la face postérieure de la cornée.
On peut observer l’iris, son ombre portée sur le cristallin, découvrir les synéchies iriennes, observer le réflexe pupillaire à la lumière, de chaque pupille isolément, reconnaître l’existence d’une cataracte corticale.
A l’heure actuelle, l’éclairage oblique a perdu beaucoup de son intérêt, depuis que l’examen biomicroscopique à la lampe à fente est devenu d’un usage courant.
Il est d’un précieux secours cependant dans les conditions d’examen (malade alité) qui ne permettent pas l’emploi de la lampe à fente.
(Certains ophtalmoscopes électriques permettent, par déplacement du condensateur, de pratiquer l’éclairage oblique.)
Examen biomicroscopique à la lampe à fente

La lampe à fente représente un perfectionnement de l’éclairage focal :
- en ce que l’examen de l’oeil est pratiqué au microscope binoculaire de Czapski, qui redresse les images
- en ce que la lumière focalisée est celle d’une fente linéaire qui réalise un « coupe optique » du milieu qu’elle traverse
Principe : La lumière venue de la lampe de Nerst (ampoule à bas voltage dont le filament métallique en spirale, vertical, donne une lumière intense très blanche ; elle est enfermée dans un manchon) est focalisée sur la fente du diaphragme par un système collecteur de lentilles.
La fente devient ainsi la source lumineuse, dont les rayons sont projetés obliquement et condensés sur l’oeil par une lentille « condensante », exactement comme dans l’éclairage focal.
Les faisceau lumineux ainsi condensé est homogène, à bords nets ; il donne une véritable « coupe optique » des milieux qu’il travers.
On peut régler le dispositif de façon à donner un faisceau lumineux diffus, qui permet un examen d’ensemble ; on peut d’autre part le focaliser pour un examen précis.
La lampe à fente, lorsqu’on a acquis l’expérience de son maniement, donne des renseignements extrêmement précis.
Elle permet d’examiner :
- la cornée : ‘éclairage diffus et en coupe optique permet de localiser avec précision une opacité de la cornée, de déterminer le siège en profondeur d’une vascularisation pathologique ; l’éclairage en lumière réfléchie permet de mieux observer les précipités, de voir les globules rouges circuler dans les vaisseaux néoformés d’une kératite interstitielle, de mieux déceler une buée épithéliale
- la chambre antérieure où l’on peut observer le phénomène de Tyndall
- l’iris, en éclairage direct ou en transillumination
- la pupille on peut observer le jeu de la pupille considérablement agrandie ; on peut examiner les adhérences de la pupille à la cristalloïde antérieure et apprécier la façon dont la pupille se libère.
- les fibres de la zonule et les procès ciliaires dans le cas de colobome de l’iris
- le cristallin dans toute son épaisseur
- les parties antérieures du vitré
Un dispositif spécial (miroir de Koeppe et verre de contact) permet également l’examen en coupe optique du fond d’oeil (biomicroscopie de la rétine).
La lampe à fente permet aussi d’examiner la conjonctive, d’étudier le détail d’une tumeur en vue d’assurer le diagnostic, d’observer mieux un follicule de la conjonctive.
Elle permet l’examen de l’angle de la chambre antérieure, à la faveur d’un artifice (gonioscopie).
La lampe à fente est un magnifique instrument de travail pour l’ophtalmologiste.
Comme Mawas l’a bien affirmé, elle permet un examen microscopique sur le vivant : une biomicroscopie.
Elle nous donne des notions d’anatomie que l’examen histologique ne nous aurait pas permis d’acquérir.
Elle nous permet d’observer dans ses détails la contraction de la pupille.
Elle nous permet de voir ce qui se passe et non pas seulement ce qui s’est passé ; elle nous permet aussi de comprendre la physio-pathologie d’un grand nombre d’altérations fonctionnelles et de lésions du segments antérieur.
La gonioscopie

L »‘angle de la chambre antérieure (angle irido-cornéen) ne peut pas être examiné utilement à la lampe à fente, en raison de l’opacité de la partie sclérale du limbe et aussi parce que les lois de l’optique imposent aux rayons lumineux fortement obliques dirigés sur cette régions un réflexe totale.
L’examen du sinus irido-cornéen à la lampe à fente n’est passible que grâce à la mise en place sur la cornée d’un verre de contact spécial.
Celui-ci, supprimant la réflexion des rayons lumineux, permet à la fois d’éclairer et d’observer l’angle de la chambre antérieure par un petit miroir contenu dans sa masse, convenablement choisi.
La verre de contact destiné à la gonioscopie, inventé par Salzmann, a été perfectionné par Koeppe, Uribe Troncoso, Barkan.
Actuellement, le verre de contact de Goldmann est le plus couramment employé.
C’est un verre en matière organique, extrêmement léger (4,8g) qui, posé sur l’oeil avec les précautions voulues, adhère à la surface du globe à tel point qu’il ne peut être retiré qu’avec peine.
Sa face antérieure est plane ; le plan du miroir la coupe à 64 °.
En faisant pivoter le verre de contact sur l’axe de la cornée, on fait apparaître successivement tout l’angle camérulaire.
Lorsque le miroir est en haut, l’observateur voit le sinus inférieur, le plus intéressant et vice versa.
Les parties latérales de l’angle sont beaucoup moins facilement visibles.
Au cours de l’examen des sinus supérieur et inférieur, la fente lumineuse coupe verticalement l’angle et permet d’en apprécie la profondeur et le degré d’ouverture, en même temps que ses éléments constitutifs.
La mise en place du verre est facile, mais nécessite une certaine collaboration du malade.
Il n’est pas nécessaire d’instiller dans le sac conjonctival un collyre anesthésiques, qui aurait l’inconvénient de troubler la transparence de l’épithélium cornéen.
Le verre de contact est d’abord rempli d’une substance « mouillante », de glycérine par exemple, puis abondamment lavé au sérum physiologique, pour ne laisser en place qu’une mince pellicule qui permet ultérieurement l’adhérence.
Au moment de l’emploi, la face concave du verre de contact, emplie de sérum physiologique tiède, est appliquée sur la cornée du malade.
Pour ce faire, le malade regarde directement le sol, tandis qu’un aide maintient de ses doigts les les paupières écartées.
Il est indispensable d’éviter la présence de la moindre bulle d’air, sinon l’adhérence du verre au globe oculaire ne pourrait être obtenue.
Lorsque le verre est correctement appliqué, il devient solidaire de tous les mouvements du globe ; il peut même être légèrement incliné sur l’axe de lacornée, en vue d’examiner successivement les 2 faces de l’angle camérulaire avec plus de précision.