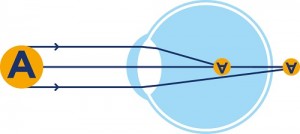
Pour déterminer l’état de réfraction statique de l’oeil, nous disposons de méthodes d’examen qui nous permettent :
- les unes d’apprécier la longueur de l’axe antéro-postérieure du globe (skiascopie)
- les autres de déterminer la courbure de la cornée (ophtalmométrie)
On peut, à la rigueur, ne déterminer la réfraction à la skiascopie qu’après avoir examiné le fond d’oeil, parce que déjà l’ophtalmoscopie à l’image droite permet de déterminer approximativement la réfraction et même de diagnostiquer l’astigmatisme.
Mais on doit toujours examiner la réfraction avant de mesurer l’acuité visuelle, pour éviter toute cause d’erreur.
C’est ainsi que, dans le cas de cataracte au début, si l’on examine par la réfraction (d’ailleurs difficile à examiner), on risque d’attribuer à la cataracte seule la baisse visuelle qui peut relever pour une part d’une myopie.
On peut avoir déjà une impression sur l’état de la réfraction, avant d’avoir recours à la skiascopie.
- si le malade, placé devant l’échelle d’acuité, voit mal de loin et cherche à se rapprocher pour mieux voir, on peut soupçonner la myopie
- s’il lit les caractères, mais en faisant des erreurs, on peut soupçonner l’astigmatisme
- on peut également utiliser la chromasie de l’oeil (Landolt) et disposer dans la salle d’examen, en face du malade que l’on examine, une lampe à verre de cobalt ; suivant la couleur dont il la voit, on sais immédiatement si le sujet est myope ou hypermétrope
Sommaire
Pourquoi la skiascopie ?
Autrefois, on déterminait la réfraction à l’aide de l’ophtalmoscope dit « à réfraction ».
On peut encore la déterminer approximativement à l’aide de l’ophtalmoscope électrique et on le fait souvent comme méthode de contrôle.
Mais la skiascopie, introduite dans la pratique par Cuignet est le plus facile, celui qui donne les résultats les plus rapides et les plus précis.
Elle permet de déterminer la réfraction de l’individu sans qu’il soit nécessaire de l’interroger ; elle permet ainsi de dépister la simulation.
Elle permet de déterminer la réfraction de tout jeune enfants.
Principe

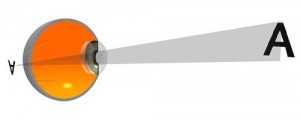
La skiascopie est basée sur l’examen de la marche de l’ombre pupillaire.
La lueur pupillaire, examinée au miroir plan, est uniforme.
Cependant, si on imprime au miroir plan des mouvements de va-et-vient de quelque amplitude, la pupille est alors envahie par une ombre qui entre par un bord, couvre progressivement toute l’aire pupillaire pour disparaître sur le miroir, le même phénomène se produit en sens inverse : l’ombre semble regagner le bord pupillaire où elle était entrée.
C’est le phénomène de l’ombre pupillaire, sur lequel est basée la skiascopie.
Les instruments nécessaires sont :
- un miroir plan
- une règle à skiascopie (règle de Parent, règle de Trousseau) ; à défaut, les verres convexes et concaves de la boîte de verres
Technique
L’examen se fait à la chambre noire.
La source lumineux est placée un peu au-dessous et en arrière de la tête du patient, dont le visage est dans l’obscurité.
Il est bon de placer devant la lampe un écran percé d’une ouverture rectangulaire large de 1 cm, haute de 4 cm limitant la plage lumineuse.
Les lampes actuelles sont munies d’un diaphragme.
L’observateur se place en face du sujet, comme pour l’examen ophtalmoscopique, à distance ded 1 m.
Chaque oeil est étudié séparément.
On recommande au patient de regarder du loin, immédiatement au-dessus de l’oreille droite de l’observateur, si on examine l’oeil droit, au-dessus de l’oreille gauche, si on examine l’oeil gauche.
Il est mieux encore de faire regarder le malade droit devant soi, de façon à déterminer la réfraction sur la région maculaire et non sur la papille.
Si l’examen est rendu difficile par un myosis serré, on peut dilater la papille par instillation d’une goutte de cocaïne-adrénaline.
On éclaire avec le miroir plan le champ pupillaire ; celui-ci apparaît roug.
On ne s’attache qu’à la lueur pupillaire.
Si on imprime au miroir des mouvements de rotation autour de son axe horizontal ou vertical, on voit apparaître dans le champ pupillaire une ombre plus ou moins foncée qui, partant du bord de la pupille, envahit d’autant plus le champ pupillaire qu’on incline davantage le miroir.
C’est sur la marche de cette ombre par rapport aux mouvements du miroir qu’est basé le diagnostic de vices de réfraction.
On explore d’abord le méridien horizontal en imprimant au miroir un mouvent de rotation sur son axe vertical, de la tempe vers le nez, puis du nez vers la tempe.
On explore ensuite le méridien vertical en imprimant au miroir un mouvement de rotation sur son axe horizontal, du front vers la joue, puis de la joue vers le front.
- si l’ombre se déplace dans le même sens que le miroir, l’ombre est dite « direct » ; le sujet est emmétrope ou hypermétrope
- si l’ombre se déplace en sens inverse du mouvement imprimé au miroir, l’ombre est dite « inverse » ; le sujet est myope
Pour déterminer la réfraction, il suffit de placer devant l’oeil examiné les verres de force progressivement croissante de la règle de skiascopie :
- verres convexes si l’ombre
- verres concaves si l’ombre est inverse
Les verres doivent être tenus aussi près que possible de l’oeil.
La règle peut être confiée au patient ; l’observateur peut la tenir lui-même à bout de bras.
L’ombre est directe
Lorsque l’ombre est directe, le numéro du verre convexe qui la renverse détermine la réfraction exacte, à condition de diminuer le chiffre de 1 dioptries.
- si un verre convexe de 1 dioptries suffit à la renverser, c’est que l’oeil est emmétrope, puisqu’il a suffi de 1 dioptrie pour rendre l’oeil observé myope
- si un verre convexe de 0,50 dioptries suffit à reverser l’ombre, l’oeil est probablement myope de 0,50 dioptries
- si l’ombre demeure directe, c’est que l’oeil est hypermétrope
Dans ce cas, on place des verres convexes de plus en plus forts.
L’ombre devient d’abord de plus en plus nette ; à un moment donné, elle devient à peine perceptible.
Si alors on augmente la force du verre, la marche de l’ombre devient inverse.
A ce moment, l’hypermétropie est surcorrigée ; l’oeil est rendu myope de 1 dioptries.
Le numéro du verre (diminué de 1 dioptries) indique en dioptries le degré d’hypermétropie.
L’ombre est inverse
Lorsque l’ombre est inverse, c’est que l’oeil est myope.
On place successivement devant l’oeil examiné des verres concaves de force croissante, jusqu’à ce que l’ombre devienne directe.
A ce moment, l’oeil est rendu à peu près emmétrope.
Le numéro du verre qui redresse l’ombre indique en dioptries le degré de la myopie. (En réalité, la myopie est supérieure de 0,50 à 1 dioptries)
L’ombre est directe dans un méridien examiné ; inverse dans le méridien perpendiculaire
Si tel est le cas, il y a astigmatisme mixte.
Si le chiffre obtenu dans un méridien est supérieure au chiffre obtenu dans le méridien qui lui est perpendiculaire, il y a :
- astigmatisme hypermétropique si l’ombre est directe
- astigmatisme myopique si l’ombre est inverse
Cause d’erreur
Il y a des causes d’erreur à la skiascopie.
La principale et la plus habituelle est le spasme d’accommodation.
Il arrive, chez les enfant surtout, que l’ombre apparaisse tantôt directe, tantôt inverse.
Ce peut être parce que l’enfant ne regarde pas constamment au loin, mais c’est en général le signe d’un spasme d’accommodation.
On peut alors instiller une goutte d’atropine de 1 % et reprendre l’examen après quelques minutes.
Le mieux, si cela est possible, est de renvoyer l’examen en recommandant aux parents d’instiller une goutte d’atropine chaque jour, pendant les 4 jours qui précéderont l’examen.
L’accommodation est alors relâchée.
Mais alors on est exposé à une autre cause d’erreur : lorsqu’on pratique la skiascopie sur la pupille en mydriase, on mesure, non plus la réfraction de la partie centrale de la cornée, mais une aire périphérique dont la réfraction peut être un peu différente.
Il es bon alors d’interposer devant l’oeil un écran à trou sténopéique tenu très près de l’oeil et on examine la réfraction à travers cet orifice.
Même chez l’adulte, si l’accommodation n’est pas complètement relâchée, on risque de prendre pour de la myopie ce qui n’est que spasme d’accommodation.
On risque d’apprécier l’hypermétropie à un degré moins élevé qu’elle est en réalité.
C’est pourquoi il est bon de répéter plusieurs fois l’examen en recommandant au malade de regarder du loin.
D’autre part, la skiascopie cesse d’être exacte pour les degrés élevés de myopie ou d’hypermétropie.